ความรอบรู้ด้านสุขภาพของผู้ดูแลผู้ป่วยเด็กโรคลมชัก
Main Article Content
บทคัดย่อ
วัตถุประสงค์ : เพื่อศึกษาระดับความรอบรู้ด้านสุขภาพของผู้ดูแลผู้ป่วยเด็กโรคลมชัก และเพื่อเปรียบเทียบระดับความรอบรู้ด้าน สุขภาพของผู้ดูแลผู้ป่วยเด็กโรคลมชักจำแนกตามตัวแปรอายุและระดับการศึกษา
วิธีดำเนินการวิจัย : กลุ่มตัวอย่าง คือ ผู้ดูแลผู้ป่วยเด็กโรคลมชักที่มารักษาที่แผนกผู้ป่วยนอกคลินิกกุมารประสาทวิทยา สถาบันประสาทวิทยา กรุงเทพมหานคร จำนวน 108 คน โดยการสุ่มตัวอย่างแบบเจาะจง (Purposive sampling) เครื่องมือที่ใช้ในการวิจัยครั้งนี้ คือ แบบประเมินความรอบรู้ด้านสุขภาพของผู้ดูแลผู้ป่วยเด็กโรคลมชัก และนำมาวิเคราะห์ข้อมูลเชิงปริมาณโดยการแจกแจงความถี่ ร้อยละ ส่วนเบี่ยงเบนมาตรฐาน และทดสอบความแตกต่างโดยใช้สถิติการทดสอบความแปรปรวนทางเดียว (One-Way ANOVA) จากนั้นทำการเปรียบเทียบเป็นแบบรายคู่ โดยใช้วิธีแบบแอลเอสดี กำหนดระดับความมีนัยสำคัญทางสถิติที่ระดับ 0.05
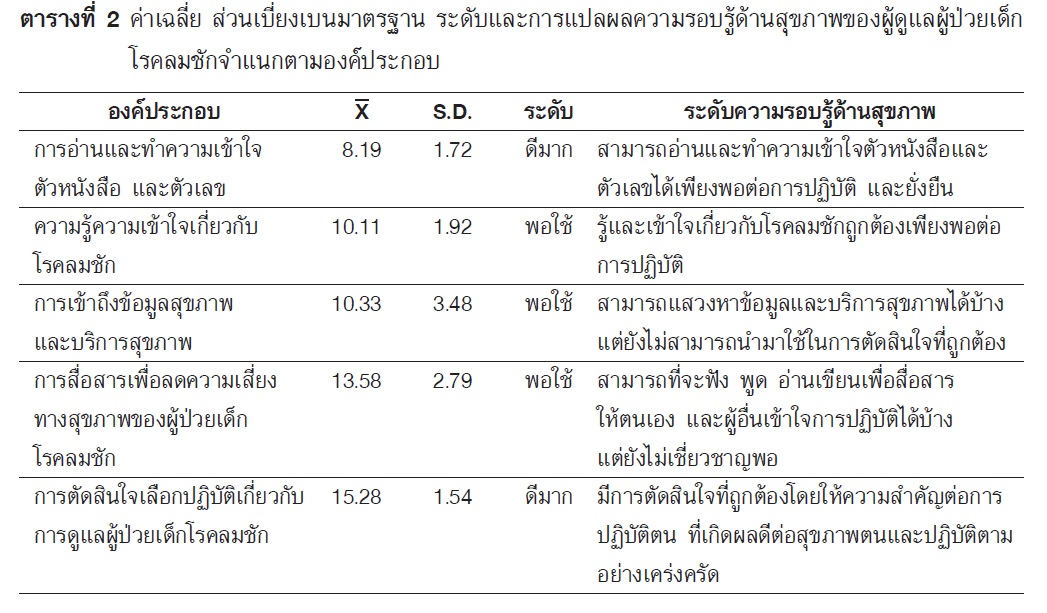
ผลการวิจัย : พบว่า ผู้ดูแลผู้ป่วยเด็กโรคลมชัก ส่วนใหญ่มีระดับความรอบรู้ด้านสุขภาพอยู่ในระดับพอใช้ ร้อยละ 96.30 โดยการอ่านทำความเข้าใจตัวหนังสือและตัวเลข (X=8.19, S.D.=1.72) และการตัดสินใจเลือกปฏิบัติเกี่ยวกับการดูแลผู้ป่วยเด็กโรคลมชัก (X=15.28, S.D.=1.54) อยู่ในระดับดีมาก ส่วนความรู้ความเข้าใจเกี่ยวกับโรคลมชัก (X=10.11, S.D.=1.92) การเข้าถึงข้อมูลสุขภาพและบริการสุขภาพ (X=10.33, S.D.=3.48) และการสื่อสารเพื่อลดความเสี่ยงทางสุขภาพของผู้ป่วยเด็กโรคลมชัก (X=13.58, S.D.=2.79) อยู่ในระดับพอใช้ เมื่อเปรียบเทียบระดับความรอบรู้ด้านสุขภาพของผู้ดูแลผู้ป่วยเด็กโรคลมชัก จำแนกตาม ตัวแปรอายุและระดับการศึกษา พบว่า ผู้ดูแลผู้ป่วยเด็กโรคลมชักที่มีอายุ 20-49 ปี มีความรอบรู้ด้านสุขภาพมากกว่าอายุ 50 ปีขึ้นไป และผู้ดูแลผู้ป่วยเด็กโรคลมชักที่มีระดับการศึกษาในระดับปริญญาตรีหรือสูงกว่าปริญญาตรี มีความรอบรู้ด้านสุขภาพมากกว่าผู้ที่จบ การศึกษาระดับมัธยมศึกษาหรืออนุปริญญาและประถมศึกษาหรือไม่ได้เรียนหนังสือ อย่างมีนัยสำคัญทางสถิติ
สรุปผลการวิจัย : ผู้ดูแลผู้ป่วยเด็กโรคลมชักมีระดับความรอบรู้ด้านสุขภาพอยู่ในระดับพอใช้ โดยผู้ดูแลผู้ป่วยเด็กโรคลมชักที่มีอายุและระดับการศึกษาที่ต่างกันมีระดับความรอบรู้ด้านสุขภาพต่างกัน
Article Details
References
Baker, D. W., Williams, M. V., Parker, R. M., Gazmararian, J. A., and Nurss, J. (1999). Development of a brief test to measure functional health literacy. Patient Education and Counseling, 38(1), 33-42.
Berkman, N. D., Sheridan, S. L., Donahue, K. E., Halpern, D. J., and Crotty, K. (2011). Low health literacy and health outcomes: An updated systematic review. Annals of Internal Medicine, 155, 97-107.
Bergman-Evans, B. (2006). AIDES to improving medication adherence in older adults. Geriatric Nursing, 27, 174-182.
Bickmore, T. W., et al. (2010). Usability of conversational agents by patients with inadequate health literacy : Evidence from two clini- cal trials. Journal of Health Communication, 15(Suppl. 2), 197-210.
Caplan R. et. al. (2005). Depression and anxiety disorders in pediatric epilepsy. Epilepsia, 46(5), 720-730.
Dewalt, D. A., and Hink, A. (2009). Health literacy and child health outcomes: a systematic review of the literature. Pediatrics, 124(3), 265-274.
Department of Health Service Support Ministry of Public Health. (2018). Strengthening and assessing knowledge of health and health behavior Children and Youth (aged 7-14 years) People aged 15 years and over. Nonthaburi: Health Education Division, Department of Health Service Support Ministry of Public Health.
Edmonton Epilepsy Association. (2011). Living with epilepsy. UCB Canada Inc.
Freedman, R., Jones, S., Lin, A., Robin, A., and Muir, K. (2008). Influence of parental health literacy and dosing responsibility on pediatric glaucoma medication adherence. Archives of Ophthalmology, 28(3), 4439 - 4448.
Ganzer, C. A., Insel, K. C., and Ritter, L. S. (2012). Associations between working memory, health literacy, and recall of the signs of stroke among older adults. Journal of Neuroscience Nursing, 44(236-243).
Gardiner, P., and Dvorkin, L. (2006). Promoting medication adherence in children. American Family Physician, 74, 793-798.
Howard, D. H., Sentell, T., and Gazmararian, J. A. (2006). Impact of health literacy on socioeconomic and racial differences in health in an elderly population. Journal of General Internal Medicine, 21, 857-861.
Intarakamhang, U., and Kwanchuen, Y. (2016). The development and application of the ABCDE-health literacy scale for Thais. Asian Biomedicine, 10(6), 587-594.
Janisse, H. C., Naar-King, S., and Ellis, D. (2010). Brief report: parent’s health literacy among high-risk adolescents with insulin dependent diabetes. Journal Pediatric Psychology, 35, 436-440.
Lee, S. Y. D., Tsai, T. I., Tsai, Y. W., and Kuo, K. N. (2010). Health literacy, health status, and healthcare utilization of Taiwanese adults: Results from a national survey. BMC Public Health, 10, 614.
Levinthal, B. R., et al. (2008). Cognition and health literacy in patients with hyper- tension. Journal of General Internal Medicine, 23, 1172-1176.
Lokker, N., et al. (2009). Parental misinterpretations of over-the-counter pediatric cough and cold medicine labels. Pediatrics, 123, 1464-1471.
McDonald, H. P., Garg, A. X., and Haynes, R. B. (2002). Interventions to enhance patient adherence to medication prescriptions: scientific review. Journal of the American Medical Association, 288, 2868-2879.
Morrow, D., et al. (2006). Correlates of health literacy in patients with chronic heart failure. The Gerontologist, 46, 669-676.
Nguyen, R., and Tellez-Zenteno, J. (2009). Injuries in epilepsy: a review of its prevalence, risk factors, type of injuries and prevention. Neurology International, 1(20), 72-78.
Osterberg, L., and Blaschke, T. (2005). Adherence to medication. New England Journal of Medicine, 353, 487-497.
Paasche-Orlow, M. K., Parker, R. M., Gazmararian, J. A., Nielsen-Bohlman, L. T., and Rudd, R. R. (2005). The prevalence of limited health literacy. Journal of General Internal Medicine, 20, 175-184.
Paschal, A. M., Mitchell, Q. P., Wilroy, J. D., Hawley, S. R., and Mitchell, J. B. (2016). Parent health literacy and adherencerelated outcomes in children with epilepsy. Epilepsy and Behavior, 56, 73-82.
Russ, S. A., Larson, K., and Halfon, N. (2012). A National Profile of Childhood Epilepsy and Seizure Disorder. Pediatrics, 129(2), 256-264.
Sande, J. W. (2004). The use of antiepileptic drugs-principles and practice. Epilepsia, 45(6), 28–34
Sanders, L. M., Thompson, V. T., and Wilkinson, J. D. (2007). Caregiver health literacy and the use of child health services. Pediatrics, 119(1), 86–92.
Sanders, L. M., Federico, S., Klass, P., Abrams, M. A., and Dreyer, B. (2009). Literacy and child health: a systematic review. Archives of Pediatrics and Adolescent Medicine, 163, 131–140.
Saengsuwan, J., Laohasiriwong, W., Boonyaleepan, S., Sawanyawisuth, K., Tiamkao, S., and Integrated Epilepsy Research Group. (2013).Knowledge, attitudes, and care techniques of caregivers of PWE in northeastern Thailand. Epilepsy and Behavior, 27, 257-263.
Thongthanasukan C., and Neelaphaijit N. (2016). Development of Health Literacy Tools for Diabetes and Hypertension Patients. Nonthaburi: Health Education Division, Department of Health Service Support Ministry of Public Health.
Von Wagner, C., Knight, K., Steptoe, A., and Wardle, J. (2007). Functional health literacy and health-promoting behavior in a national sample of British adults. Journal of Epidemiol Community Health, 61(12), 1086-1090.
Wittink, H., and Oosterhaven, J. (2018). Patient education and health literacy. Musculoskeletal Science & Practice, 38, 120-127.
World Health Organization. (2017). Atlas country resources for neurological disorders second edition. Geneva: World Health Organization.
Yin, H. S., Johnson, M., Mendelsohn, A. L., Abrams, M. A., Sanders, L. M., and Dreyer, B. P. (2009). The health literacy of parents in the United States: a nationally representative study. Pediatrics, 124(3), 289-298.
Yin, H. S., et al. (2010). Parents’ medication administration errors: role of dosing instruments and health literacy. Archives of Pediatrics and Adolescent Medicine, 164, 181-186.