ปัจจัยที่มีความสัมพันธ์กับภาระของผู้ดูแลผู้ป่วยโรคปอดอุดกั้นเรื้อรังที่กลับมานอนโรงพยาบาลซ้ำ
คำสำคัญ:
โรคปอดอุดกั้นเรื้อรัง, ภาระผู้ดูแล, กลับเป็นซ้ำบทคัดย่อ
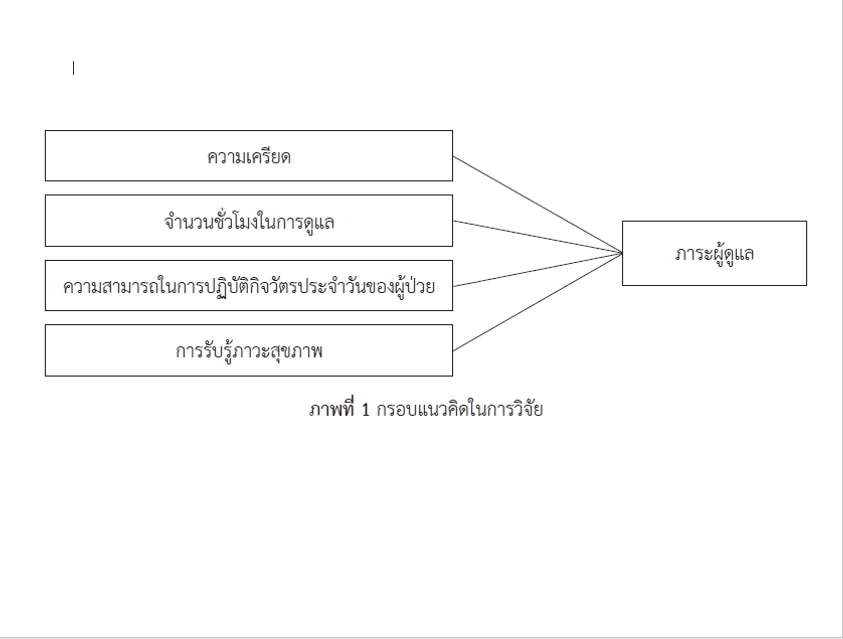
การวิจัยนี้เป็นการวิจัยเชิงพรรณนาแบบหาความสัมพันธ์ มีวัตถุประสงค์เพื่อศึกษาระดับภาระของญาติผู้ดูแลผู้ป่วยโรคปอดอุดกั้นเรื้อรังที่กลับมานอนโรงพยาบาลซ้ำ และศึกษาความสัมพันธ์ระหว่างความเครียด จำนวนชั่วโมงดูแลต่อวัน ความสามารถในการทำกิจวัตรประจำวันของผู้ป่วย และการรับรู้ภาวะสุขภาพกับภาระผู้ดูแล กลุ่มตัวอย่างเป็นญาติผู้ดูแลผู้ป่วย จำนวน 138 คน เลือกโดยวิธีสุ่มอย่างง่าย เก็บข้อมูลด้วยแบบสอบถามสอบข้อมูลทั่วไปของผู้เข้าร่วมวิจัย แบบประเมินความเครียด แบบสัมภาษณ์การรับรู้ภาวะสุขภาพ และแบบวัดภาระในการดูแลของผู้ดูแลผู้ป่วยเรื้อรัง วิเคราะห์ด้วยสถิติเชิงพรรณนาและค่าการวิเคราะห์หาความสัมพันธ์ของเพียรสัน
ผลการวิจัยพบว่า ผู้ดูแลมีภาระในระดับปานกลาง (mean = 46.82, SD = 12.45) มีความเครียดในระดับปานกลาง และดูแลเฉลี่ยวันละกว่า 10.56 ชั่วโมงต่อวัน ผู้ป่วยมีคะแนนความสามารถในการทำกิจวัตรประจำวัน ต่ำ (mean = 6.50, SD = 2.12) ผลการวิเคราะห์ความสัมพันธ์พบว่า ความเครียด (r = .542, p < .001) และจำนวนชั่วโมงในการดูแลต่อวัน (r = .413, p < .001) มีความสัมพันธ์เชิงบวกกับภาระผู้ดูแล ในขณะที่ ความสามารถในการปฏิบัติกิจวัตรประจำวันของผู้ป่วย (r = –.386, p < .001) และการรับรู้ภาวะสุขภาพของผู้ดูแล (r = –.298, p = .001) มีความสัมพันธ์เชิงลบกับภาระผู้ดูแลอย่างมีนัยสำคัญทางสถิติ
ผลการวิจัยชี้ให้เห็นว่า ผู้ดูแลผู้ป่วยโรคปอดอุดกั้นเรื้อรังที่กลับมานอนโรงพยาบาลซ้ำเผชิญกับภาระในการดูแล โดยเฉพาะกลุ่มที่มีความเครียดสูง ดูแลผู้ป่วยเป็นเวลานาน หรือดูแลผู้ป่วยที่มีความสามารถในการช่วยเหลือตนเองต่ำ ผลการศึกษาสามารถนำไปใช้เป็นข้อมูลในการพัฒนาการพยาบาลเชิงสนับสนุน การจัดระบบการดูแลที่เหมาะสม และการออกแบบโปรแกรมลดภาระเพื่อเพิ่มคุณภาพชีวิตผู้ดูแลในระยะยาว
เอกสารอ้างอิง
Adelman, R. D., Tmanova, L. L., Delgado, D., Dion, S., & Lachs, M. S. (2014). Caregiver burden: A clinical review. JAMA, 311(10), 1052–1060. doi:10.1001/jama.2014.304
Cohen, J. (1988). Statistical power analysis for the behavioral sciences (2nd ed.). Hillsdale, NJ: Lawrence Erlbaum Associates.
Department of Mental Health. (2008). Stress test: ST-5 (5-level stress assessment manual). Nonthaburi, Thailand: Bureau of Mental Health Service, Ministry of Public Health.
Department of Disease Control. (2023). COPD prevalence and management report. Bangkok, Thailand: Ministry of Public Health.
Effing, T., Monninkhof, E. M., van der Valk, P. D., van der Palen, J., van Herwaarden, C. L., Partidge, M. R., . . . Zielhuis, G. A. (2007). Self-management education for patients with chronic obstructive pulmonary disease. The Cochrane Database of Systematic Reviews, (4), CD002990. doi:10.1002/14651858.CD002990.pub2
Faul, F., Erdfelder, E., Lang, A.-G., & Buchner, A. (2007). G*Power 3: A flexible statistical power analysis program for the social, behavioral, and biomedical sciences. Behavior Research Methods, 39(2), 175–191. doi:10.3758/BF03193146
Ford, E. S., Murphy, L. B., Khavjou, O., Giles, W. H., Holt, J. B., & Croft, J. B. (2015). Total and state-specific medical and absenteeism costs of chronic obstructive pulmonary disease among adults aged $geq$ 18 years in the United States for 2010 and projections through 2020. Chest, 147(1), 31–45. doi:10.1378/chest.14-0972
Global Initiative for Chronic Obstructive Lung Disease. (2023). Global strategy for the diagnosis, management, and prevention of COPD. Retrieved from https://goldcopd.org/
Hacker, K. (2024). The burden of chronic disease. Mayo Clinic Proceedings: Innovations, Quality & Outcomes, 8(1), 112–119. doi:10.1016/j.mayocpiqo.2023.08.005
Hsiao, C. Y., Lu, H. L., & Tsai, Y. F. (2020). Caregiver burden and health-related quality of life among primary family caregivers of individuals with schizophrenia: A cross-sectional study. Quality of Life Research, 29(10), 2745–2757. doi:10.1007/s11136-020-02518-1
Jones, R. C., Price, D., Ryan, D., Sims, E. J., von Ziegenweidt, J., Mascarenhas, L., & Gruffydd-Jones, K. (2014). Opportunities to diagnose chronic obstructive pulmonary disease in routine care in the UK: A retrospective study of a clinical cohort. The Lancet Respiratory Medicine, 2(4), 267–276. doi:10.1016/S2213-2600(14)70008-6
Lazarus, R. S., & Folkman, S. (1984). Stress, appraisal, and coping. New York: Springer Publishing Company.
Lang Suan Hospital. (2023). Annual statistics report on patients with chronic obstructive pulmonary disease (COPD). Chumphon Province: Social Medicine Unit, Lang Suan Hospital.
Malhotra, C., Malhotra, R., Østbye, T., Matchar, D., & Chan, A. (2012). Depressive symptoms among informal caregivers of older adults: Insights from the Singapore Survey on Informal Caregiving. International Psychogeriatrics, 24(8), 1335–1346. doi:10.1017/S1041610212000324
Rabe, K. F., & Watz, H. (2017). Chronic obstructive pulmonary disease. The Lancet, 389(10082), 1931–1940. doi:10.1016/S0140-6736(17)31222-9
Salvi, S., & Barnes, P. J. (2009). Chronic obstructive pulmonary disease in non-smokers. The Lancet, 374(9691), 733–743. doi:10.1016/S0140-6736(09)61303-9
Sirstidnarakul, B. J. (2010). Nursing research methodology (4th ed.). Bangkok: U&I Intermedia. Toonsiri, C., Sunsern, R., & Lawang, W. (2011). Development of the burden interview for caregivers of patients with chronic illness. Journal of Nursing and Education, 4(1), 62-75. [In Thai]
Van Durme, T., Macq, J., Jeanmart, C., & Gobert, M. (2016). Tools for measuring the impact of informal caregiving of the elderly: A literature review. International Journal of Nursing Studies, 62, 34–48. doi:10.1016/j.ijnurstu.2016.07.017
World Health Organization. (2020). The top 10 causes of death. Retrieved from https://www.who.int/news-room/fact-sheets/detail/the-top-10-causes-of-death
Yaemjanchai, W. (1995). Relationship between perceived self-efficacy, health perception, and health-promoting behaviors among the elderly (Unpublished master’s thesis). Mahidol University, Bangkok, Thailand.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.




