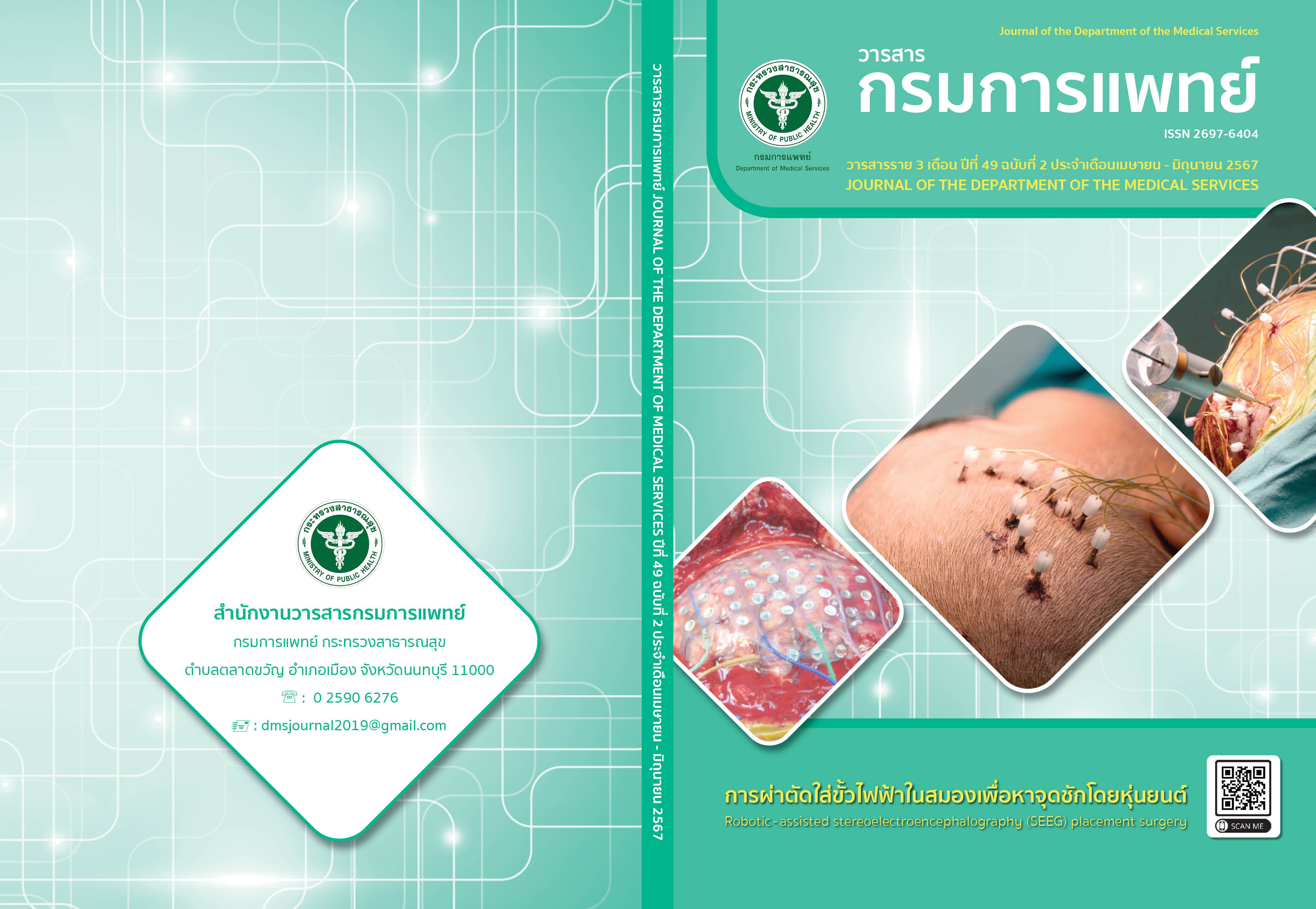
การประเมินความสัมพันธ์ระหว่างการออกเสียงและลักษณะทางกายวิภาคของเพดานอ่อนและผนังคอหอยในผู้ป่วยเด็กอายุ 6 ถึง 12 ปี ที่ได้รับการรักษาภาวะเพดานโหว่
คำสำคัญ:
ภาวะเพดานโหว่, ลักษณะทางกายวิภาคของเพดานอ่อนและผนังคอหอย, ภาพถ่ายทางรังสีกะโหลกศีรษะด้านข้าง, ภาวะเสียงขึ้นจมูก, ภาวะเสียงก้องจมูกบทคัดย่อ
ภูมิหลัง: ภาวะบกพร่องของเพดานอ่อนและผนังคอหอย มักเกิดในผู้ที่ได้รับการรักษาเพดานโหว่ แม้จะได้รับการผ่าตัดไปแล้ว ส่งผลต่อการออกเสียง เช่น มีเสียงขึ้นจมูก และเสียงก้องจมูก วัตถุประสงค์: เพื่อศึกษาลักษณะทางกายวิภาคของเพดานอ่อนและผนังคอหอย ประเมินการออกเสียงและประเมินความสัมพันธ์ระหว่างการออกเสียงกับลักษณะทางกายวิภาคของเพดานอ่อนและผนังคอหอยของเด็กที่ได้รับการรักษาภาวะปากแหว่งผ่าตัดตกแต่งเพดานโหว่แล้ว และเปรียบเทียบกับเด็กปกติไม่มีภาวะเพดานโหว่ อายุ 6 - 12 ปี วิธีการ: กลุ่มที่ได้รับการรักษาภาวะปากแหว่งเพดานโหว่ 23 คน (อายุเฉลี่ย 8.93.5 ปี) กลุ่มควบคุม 52 คน (อายุเฉลี่ย 9.3
0.7 ปี) วัดค่าต่าง ๆ จากภาพถ่ายทางรังสีกะโหลกศีรษะด้านข้างและใช้แบบทดสอบเสียงนาสิก (บทความ “มานี” ทดสอบเสียง ก้องจมูก และบทความ “รถตุ๊กตุ๊ก” ทดสอบเสียงขึ้นจมูก) ผล : พบว่าความยาวเพดานอ่อนความลึกช่องว่างคอหอย มุมเพดานอ่อนภาวะเสียงขึ้นจมูกและภาวะเสียงก้องจมูกในเด็กที่ได้รับการรักษาภาวะปากแหว่งเพดานโหว่เมื่อเปรียบเทียบ กับกลุ่มควบคุมมีความแตกต่างอย่างมีนัยสำาคัญทางสถิติ (p < .05) ความยาวของเพดานอ่อนและมุมของเพดานอ่อน มีความสัมพันธ์ในเชิงลบกับภาวะเสียงขึ้นจมูกอย่างมีนัยสาคัญทางสถิติ (p < .05) สรุป: พบความแตกต่างของความยาวของเพดานอ่อน ความลึกช่องว่างคอหอย มุมของเพดานอ่อน ภาวะเสียงขึ้นจมูก และเสียงก้องจมูก ระหว่างเด็กที่ได้รับการรักษาภาวะปากแหว่งเพดานโหว่กับกลุ่มควบคุม โดยพบความยาวเพดานอ่อนและมุมเพดานอ่อนสัมพันธ์เชิงลบกับภาวะเสียงขึ้นจมูก
เอกสารอ้างอิง
Panamonta V, Pradubwong S, Panamonta M, Chowchuen B. Global birth prevalence of orofacial clefts: A systematic review. J Med Assoc Thai 2015;98(Suppl 7):S11 - 21.
Chowchuen B, Thanaviratananich S, Chichareon V, Kamolnate A, Uewichitrapochana C, Godfrey K. A multisite study of oral clefts and associated abnormalities in Thailand: The epidemiologic data. Plast Reconstr Surg Glob Open 2016;3(12):e583.
Sununliganon L, Chetpakdeechit W. Guideline for multidisciplinary team approach in cleft lip and palate patient. TUHJ 2017;2(2):15 - 27.
Kudo K, Takagi R, Kodama Y, Terao E, Asahito T, Saito I. Evaluation of speech and morphological changes after maxillary advancement for patients with velopharyngeal insufficiency due to repaired cleft palate using a nasometer and lateral cephalogram. J Oral Maxillofac Surg Med Pathol 2014;26(1):22 - 7.
Kummer AW. Speech therapy for errors secondary to cleft palate and velopharyngeal dysfunction. In: Seminars in speech and language. New York: Thieme Medical Publishers; 2011. p. 191 - 98.
Bearn DR, Sandy JR, Shaw WC. Cephalometric soft tissue profile in unilateral cleft lip and palate patients. Eur J Orthod 2002;24(3):277 - 84.
Liu R, Lu D, Wamalwa P, Li C, Hu H, Zou S. Craniofacial morphology characteristics of operated unilateral complete cleft lip and palate patients in mixed dentition. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2011;112(6):e16 - 25.
Romanini RCS, Vedovello S, Raitz R, Silva MBF, Junqueira JLC, Oliveira LB. Craniofacial features of operated unilateral complete cleft lip and palate children: a case control study. RGO- Revista Gaúcha de Odontologia 2014;62(4):383 - 8.
Scarmagnani RH, Barbosa DA, Fukushiro AP, Salgado MH, Trindade IE, Yamashita RP. Relationship between velopharyngeal closure, hypernasality, nasal air emission and nasal rustle in subjects with repaired cleft palate. Codas 2015;27(3):267 - 72.
Hulley SB, Cummings SR, Browner WS, Grady D, Newman TB. Designing clinical research : an epidemiologic approach. 4th ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2013. p.79.
Pracharitpukdee N, Manochiopini S, Lertsarunyapong S, Sutantawibon P. The Thai nasality test for cleft palate patients. Chula Med J 1999 43(10):711 - 21.
Prathanee B. Speech and language problems in Cleft Palate. Srinagarind Med J 2001;16(1):8 - 26.
Wyatt R, Sell D, Russell J, Harding A, Harland K, Albery L. Cleft palate speech dissected: a review of current knowledge and analysis. Br J Plast Surg 1996;49(3):143 - 9.
Jakkabat J, Pimkhaokhaokham A, Tudsri S, Pracharitpukdee N. Speech evaluation in a group of Thai cleft lip and palate patients after surgical closure of oronasal fistula. CU Dent J 2009;32(2):143 - 56.
Impieri D, Tønseth KA, Hide Ø, Brinck EL, Høgevold HE, Filip C. Impact of orthognathic surgery on velopharyngeal function by evaluating speech and cephalometric radiographs. J Plast Reconstr Aesthet Surg 2018;71(12):1786 - 95.
McComb RW, Marrinan EM, Nuss RC, Labrie RA, Mulliken JB, Padwa BL. Predictors of velopharyngeal insufficiency after Le Fort I maxillary advancement in patients with cleft palate. J Oral Maxillofac Surg 2011;69(8):2226 - 32.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2024 กรมการแพทย์ กระทรวงสาธารณสุข

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
บทความที่ได้รับการตีพิมพ์เป็นลิขสิทธิ์ของกรมการแพทย์ กระทรวงสาธารณสุข
ข้อความและข้อคิดเห็นต่างๆ เป็นของผู้เขียนบทความ ไม่ใช่ความเห็นของกองบรรณาธิการหรือของวารสารกรมการแพทย์