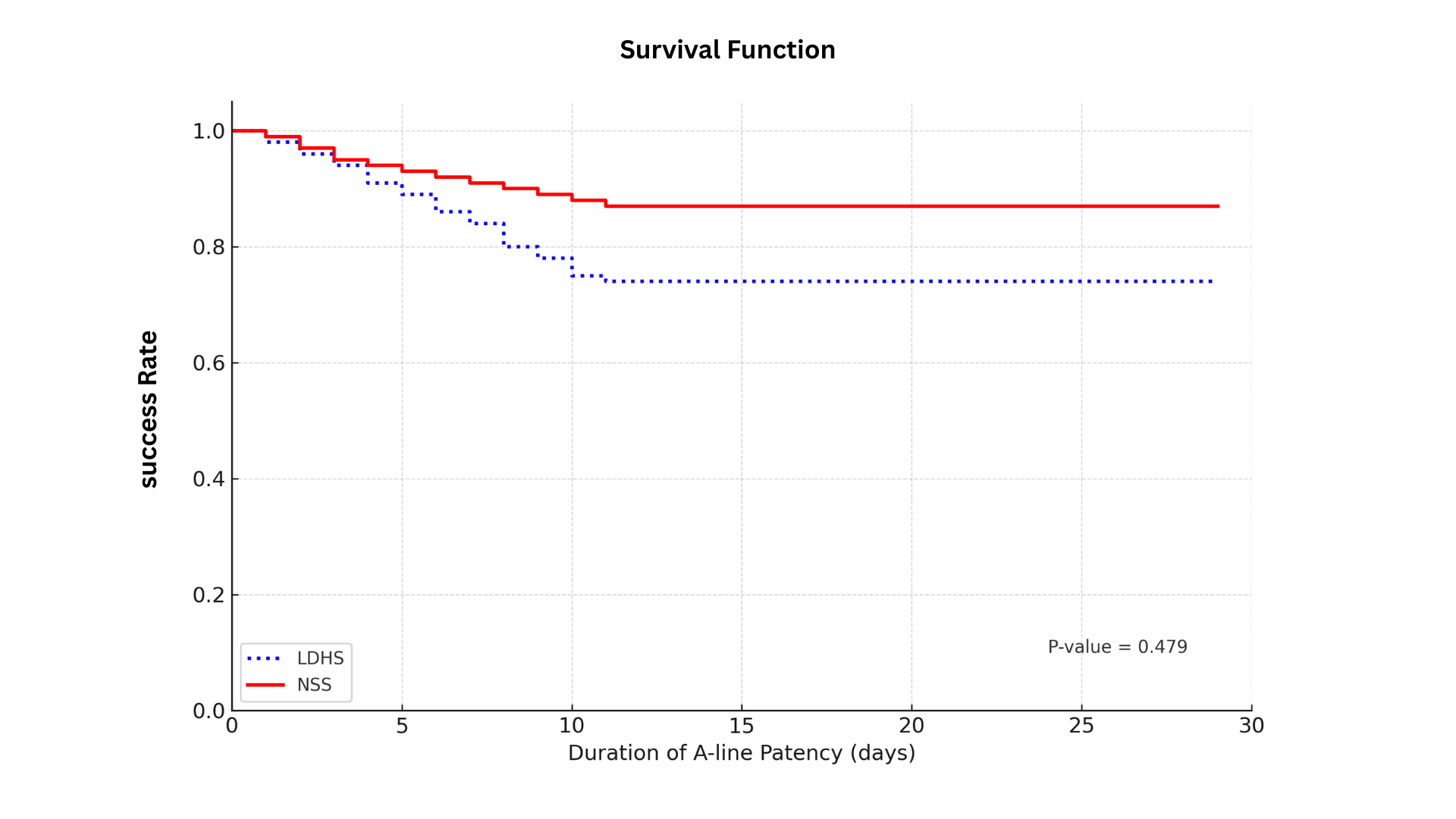
ผลของการใช้เฮปารินขนาดต่ำ ใน 0.9% นอร์มัลซาไลน์ต่อการใช้งานได้ของสายวัดความดัน ในหลอดเลือดแดงของผู้ป่วย COVID-19 ในระยะวิกฤต
คำสำคัญ:
สายวัดความดันหลอดเลือดแดง, COVID-19, ระยะวิกฤต, เฮปารินบทคัดย่อ
บทนำ: ในผู้ป่วย COVID-19 ในระยะวิกฤต พบว่ามีการอุดตันของสายวัดความดันของหลอดเลือดแดงง่ายกว่าผู้ป่วยทั่วไปในผู้ป่วยที่ใช้ 0.9% NSS ในการหล่อสายวัดความดันในหลอดเลือดแดง วัตถุประสงค์: เพื่อศึกษาประสิทธิภาพของ Heparin low dose ใน 0.9% NSS (LDHS)ความเข้มข้น 2 ยูนิตต่อ 0.9% NSS 1 มิลลิลิตร ต่อการใช้งานของสายวัดความดันในหลอดเลือดแดง (A-line) ในผู้ป่วย COVID-19 ระยะวิกฤต วิธีการศึกษา: การวิจัยแบบสุ่มและมีกลุ่มควบคุม มีกลุ่มประชากรทั้งหมด 61 คนสุ่มแบ่งกลุ่มเป็นกลุ่มทดลอง 31 คนได้รับ LDHS และกลุ่มควบคุม 30 คนที่ได้รับ NSS เป็นสารหล่อสายวัดความดันในหลอดเลือดแดง ภายใต้แรงดันในถุงแรงดันที่ 400 มิลลิเมตรปรอท เครื่องมือที่ใช้ในใช้ในการเก็บรวบรวมข้อมูลและวิจัยประกอบด้วย 1) เครื่องมือในการทดลอง 2) เครื่องมือในการเก็บรวบรวมข้อมูล วิเคราะห์ข้อมูล: เปรียบเทียบสัดส่วนสายวัดความดันในหลอดเลือดแดงที่ใช้งานได้และภาวะแทรกซ้อนระหว่างกลุ่มด้วย Pearson's chi-square วิเคราะห์เปรียบเทียบระยะเวลาการใช้งานได้ของสายด้วย survival analysis Kaplan-Meier และ log-rank test ผลการศึกษา: การใช้ LDHS และ NSS มีประสิทธิภาพเท่ากันในการป้องกันการอุดตันของสายวัดความดันในหลอดเลือดแดง (ใช้งานได้เฉลี่ย 22.47 วัน vs. 26.36 วัน, p = .479) บทสรุป: ผู้ป่วย COVID-19 ระยะวิกฤติสามารถใช้ NSS ในการหล่อเลี้ยง A-line และเพิ่มแรงดันในถุงวัดความดันเป็น 400 mmHg เพื่อยืดอายุการใช้งานของสายวัดความดันในหลอดเลือดแดงได้
Downloads
เอกสารอ้างอิง
Connors JM, Levy JH. Thromboinflammation and the hypercoagulability of COVID-19. J Thromb Haemost. 2020;18(7):1559-1561. doi:10.1111/jth.14849.
Thachil J, Tang N, Gando S, et al. ISTH interim guidance on recognition and management of coagulopathy in COVID-19. J Thromb Haemost. 2020;18(5):1023-1026. doi:10.1111/jth.14810.
Everson M, Webber L, Penfold C, Shah S, Freshwater-Turner D. Finding a solution: Heparinised saline versus normal saline in the maintenance of invasive arterial lines in intensive care. J Intensive Care Soc. 2016;17(4):284-289. doi:10.1177/1751143716653763.
Zhong L, Wang HL, Xu B, et al. Normal saline versus heparin for patency of central venous catheters in adult patients - a systematic review and meta-analysis. Crit Care. 2017;21(1):5. doi:10.1186/s13054-016-1585-x.
Ziyaeifard M, Ferasat-Kish R, Azarfarin R, et al. Comparison of the effect of heparinized normal saline solution versus saline solutions in arterial and central venous catheters on complete blood count after cardiac surgery. Anesth Pain Med. 2022;12(4):e113345. doi:10.5812/aapm-113345.
Robertson-Malt S, Malt GN, Farquhar V, Greer W. Heparin versus normal saline for patency of arterial lines. Cochrane Database Syst Rev. 2014;2018(5):CD007364. doi:10.1002/14651858.CD007364.pub2.
Ishii Y, Mishima S, Aida K, Oda J. Comparison of normal saline and heparinized solutions for the maintenance of arterial catheter pressure waves: A randomized pilot study. Signa Vitae. 2021 Feb;17(1):51-5. doi:10.22514/sv.2020.16.0088.
Helms J, Tacquard C, Severac F, et al. High risk of thrombosis in patients with severe SARS-CoV-2 infection: a multicenter prospective cohort study. Intensive Care Med. 2020;46(6):1089-1098. doi:10.1007/s00134-020-06062-x.
Nadkarni GN, Lala A, Bagiella E, et al. Anticoagulation, bleeding, mortality, and pathology in hospitalized patients with COVID-19. J Am Coll Cardiol. 2020;76(16):1815-1826. doi:10.1016/j.jacc.2020.08.041.
Maurer LR, Luckhurst CM, Hamidi A, et al. A low dose heparinized saline protocol is associated with improved duration of arterial line patency in critically ill COVID-19 patients. J Crit Care. 2020;60:253-259. doi:10.1016/j.jcrc.2020.08.025.
Hamad AA, Ahmed SK. Understanding the lower and upper limits of sample sizes in clinical research. Cureus. 2025;17(1):e76724. doi:10.7759/cureus.76724.
P. Hanrahan N, Letourneau L, Batty R. Nurse management of radial arterial lines: Quality & Safety. Am J Nurs Res. 2022;10(1):7-15. doi:10.12691/ajnr-10-1-2.
Atef Fathi Moosa Elkholy M, Faltas Marzouk S, Ahmed Elhaweet E. Nurses’ compliance with safety measures of arterial line. Egyptian Journal of Health Care. 2024;15(4):49-61. doi:10.21608/ejhc.2024.383810.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2025 ราชวิทยาลัยจุฬาภรณ์

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
บทความที่ได้รับการตีพิมพ์เป็นลิขสิทธิ์ของราชวิทยาลัยจุฬาภรณ์
ข้อความที่ปรากฏในบทความแต่ละเรื่องในวารสารวิชาการเล่มนี้เป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับราชวิทยาลัยจุฬาภรณ์ และคณาจารย์ท่านอื่น ในราชวิทยาลัยฯ แต่อย่างใด ความรับผิดชอบองค์ประกอบทั้งหมดของบทความแต่ละเรื่องเป็นของผู้เขียนแต่ละท่าน หากมีความผิดพลาดใด ๆ ผู้เขียนแต่ละท่านจะรับผิดชอบบทความของตนเองแต่ผู้เดียว


