ประสิทธิผลของโปรแกรมการป้องกันการติดเชื้อในผู้ป่วยมะเร็งเม็ดเลือดขาวชนิดเฉียบพลันหอผู้ป่วยอายุรกรรมโรคเลือดและมะเร็งโรงพยาบาลสุราษฎร์ธานี
คำสำคัญ:
โปรแกรมป้องกันการติดเชื้อ, มะเร็งเม็ดเลือดขาวชนิดเฉียบพลันบทคัดย่อ
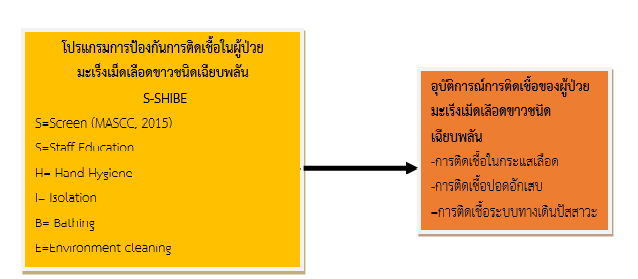
การติดเชื้อในผู้ป่วยมะเร็งเม็ดเลือดขาวชนิดเฉียบพลัน มีแนวโน้มเพิ่มสูงขึ้น การป้องกันการติดเชื้อจึงมีความจำเป็นอย่างยิ่งเพื่อให้เกิดความปลอดภัยแก่ผู้ป่วย การวิจัยนี้เป็นการวิจัยกึ่งทดลอง ชนิดสองกลุ่มวัดครั้งเดียว มีวัตถุประสงค์เพื่อเปรียบเทียบอุบัติการณ์การติดเชื้อของผู้ป่วยมะเร็งเม็ดเลือดขาวชนิดเฉียบพลันระหว่างกลุ่มที่ได้รับโปรแกรมการป้องกันการติดเชื้อกับกลุ่มที่ได้รับการพยาบาลตามปกติ คัดเลือกกลุ่มตัวอย่างแบบเจาะจง เป็นกลุ่มผู้ป่วยมะเร็งเม็ดเลือดขาวชนิดเฉียบพลัน จำนวน 60 คน โดยแบ่งเป็นกลุ่มทดลอง จำนวน 30 คน และกลุ่มควบคุม จำนวน 30 คน ที่มีคุณสมบัติตามเกณฑ์คัดเข้าคัดออกที่กำหนด เครื่องมือที่ใช้
ในการทดลองลอง คือ โปรแกรมการป้องกันการติดเชื้อในกลุ่มผู้ป่วยมะเร็งเม็ดเลือดขาวชนิดเฉียบพลัน ประกอบด้วย การประเมินปัจจัยเสี่ยงต่อการเกิดภาวะ Febrile neutropenia การให้ความรู้ การล้างมือ
การแยกผู้ป่วย การทำความสะอาดร่างกายผู้ป่วยด้วยสบู่ 4% Chlorhexidine การทำความสะอาดสิ่งแวดล้อม เครื่องมือในการเก็บรวบรวมข้อมูล คือ แบบบันทึกการเฝ้าระวังการติดเชื้อในโรงพยาบาล ตรวจสอบความตรงของเนื้อหา โดยผ่านความคิดเห็นของผู้ทรงคุณวุฒิ 3 ท่าน วิเคราะห์ข้อมูลทั่วไปด้วยสถิติเชิงพรรณนา ได้แก่ ร้อยละ ค่าเฉลี่ย ส่วนเบี่ยงเบนมาตรฐาน และค่า Odds ratio
ผลการวิจัยพบว่า อุบัติการณ์การติดเชื้อในกระแสเลือดของกลุ่มควบคุมมีโอกาสเกิดการติดเชื้อมากกว่ากลุ่มทดลองอย่างไม่มีนัยสำคัญทางสถิติ (p > .05) (OR= 0.38, 95%CI: 0.12 – 1.20) การติดเชื้อปอดอักเสบของกลุ่มควบคุมมีโอกาสเกิดการติดเชื้อมากกว่ากลุ่มทดลองอย่างไม่มีนัยสำคัญทางสถิติ (p > .05) (OR= 0.62, 95%CI: 0.16 – 2.45) และการติดเชื้อทางเดินปัสสาวะกลุ่มควบคุมมีโอกาสเกิดการติดเชื้อมากกว่ากลุ่มทดลอง อย่างไม่มีนัยสำคัญทางสถิติ (p > .05) (OR= 0.17, 95%CI: 0.02 – 1.58)
ผลการวิจัยนี้ สามารถนำไปประยุกต์ใช้ในการป้องกันการติดเชื้อในผู้ป่วยมะเร็งเม็ดเลือดขาวชนิดเฉียบพลันได้ในบริบทที่คล้ายคลึงกัน
เอกสารอ้างอิง
Centers for Disease Control and Prevention. (2013). Blood cancers: Leukemia, lymphoma, and a myeloma. Nontaburi. (in Thai)
Center for Disease Control and Prevention. (2015). Facility guidance for control hospital associated hospital. Retrieved September 15, 2020 from https://www.cdc.gov. (in Thai)
Freifeld, A., Bow, E., & Sepkowitz, K. (2011). Clinical practice guideline for the use of antimicrobial agents in neutropenic patients with cancer: 2010 update by the infectious diseases society of America. Clinical Infectious Diseases, 75(12), 52:e56–93.
Infectious Disease Association Thailand. (2019). Identifying healthcare - associated infections (HAI) for NHSN surveillance. Bangkok: Aksorn Graphic and Design Publishing. (in Thai)
Kosol, S. (2021). Development of a carbapenem resistance enterobacteriaceae spread prevention model in hematology and oncology medicine ward, Surat Thani hospital. Institute for urban disease control and prevention journal, 5(2), 101-115.
Kovitangkoon, K., Putthanachote, N., Sangsa, N., Kaewmafai, J., & Sarakran, P. (2017). Factors associated with bacterial septicemia among patients in intensive care unit, Roi Et. hospital, Roi Et province. Srinagarind Medical Journal, 32(2), 111-118.
Lekdamrongku, P. (2015). Nursing management and assessment of febrile neutropenia (FN) risks in cancer patients treated with chemotherapy: The role of nurses. Thai Journal of Nursing Council, 30(1), 5-15.
Malathum, K. & Rongrungruang, Y. (2017). Prevention and control in healthcare setting. Bangkok: Aksorn Graphic and Design Publishing. (in Thai)
Pattanpongdilok, C. (2015). The guideline for interdisciplinary operation to support a victim of virulence in family at one stop crisis center in Bangkok metropolitan administration hospital. A thesis submitted in partial fulfillment of the requirements for the degree of master of social work in social welfare administration and policy department of social work faculty of social administration, Thammasat University. (in Thai)
Pongstaporn, W. (2016). Childhood acute lymphoblastic leukemia. Thai Cancer Journal, 36(2), 68-75.
Prasertsri, T. & Phanthusart, N. (2018). Influence factors and severity of infections within the Cancer patient. Journal of Nursing and Health Care, 36(2), 22-30.
Reich, G., Mapara, M. Y., Reichardt, P., Dorken, B., & Maschmeyer. (2001). Infectious complication after high-dose chemotherapy and autologous stem cell transplantation: comparison between patients with lymphoma or multiple myeloma and patients with solid tumors. Bone Marrow Transplanttation, 27, 525-527.
Sharad, M. A. & Stephen, R. C. (2016). Evaluating the impact of a computerized surveillance algorithm and decision support system on sepsis mortality. Journal of the American Medical Informatics Association, 24, 88-95.
Siegel, R., Naishadham, D., & Jemal, A. (2013). Cancer statistics, 2013. A Cancer Journal for Clinicians, 63(1), 11–30.
Tangbovornveerakul, T., Bunkoe, P., Srisompoch, K., Phunprathum, C., Prakobwanichakul, N., & Techakehakij, W. (2015). The infection of febrile neutropenia in leukemia at Suratthani hospital: Incidence of infection, causative organism and factors associated with treatment outcomes. Thammasat Medical Journal, 15(1), 29-38.
Temtap, S., Hiruchunha, S., & Nilmanat, K. (2015). Development of self-care promotion among patients with Acute Myeloid Leukemia (AML) and receiving chemotherapy. The Southern College Network Journal of Nursing and Public Health, 2(3), 21-40.
The Multinational Association For Supportive care in Cancer. (2015). Identifying patients at low risk for FN complications: Development and validation of the MASCC risk index score Retrieved September 15, 2020 from https://www.mascc.org.
Thongcharoen, P., Moongtui, W., & Unahalekhaka, A. (2015). Effects of using multifaceted strategic method on practices of healthcare personnel in prevention of multidrug resistant bacterial infection. Nursing Journal, 42(1), 61-73.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2021 วิทยาลัยพยาบาลบรมราชชนนี นครศรีธรรมราช

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
บทความที่ได้รับการตีพิมพ์เป็นลิขสิทธิ์ของ วิทยาลัยพยาบาลบรมราชชนนี นครศรีธรรมราช
ข้อความที่ปรากฏในบทความแต่ละเรื่องในวารสารวิชาการเล่มนี้เป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับวิทยาลัยพยาบาลบรมราชชนนี นครศรีธรรมราช และบุคคลากรท่านอื่น ๆ ในวิทยาลัยฯ แต่อย่างใด ความรับผิดชอบองค์ประกอบทั้งหมดของบทความแต่ละเรื่องเป็นของผู้เขียนแต่ละท่าน หากมีความผิดพลาดใดๆ ผู้เขียนแต่ละท่านจะรับผิดชอบบทความของตนเองแต่ผู้เดียว





