ยาชนิดรับประทานที่ออกฤทธิ์ยับยั้งปัจจัยการแข็งตัวของเลือดโดยตรงสำหรับการรักษาโรคลิ่มเลือดอุดตันในหลอดเลือดดำในผู้ป่วยโรคมะเร็ง
คำสำคัญ:
โรคมะเร็ง, ยาต้านการแข็งตัวของเลือด, ยาชนิดรับประทานที่ออกฤทธิ์ยับยั้งปัจจัยการแข็งตัวของเลือดโดยตรง, โรคลิ่มเลือดอุดตันในหลอดเลือดดำบทคัดย่อ
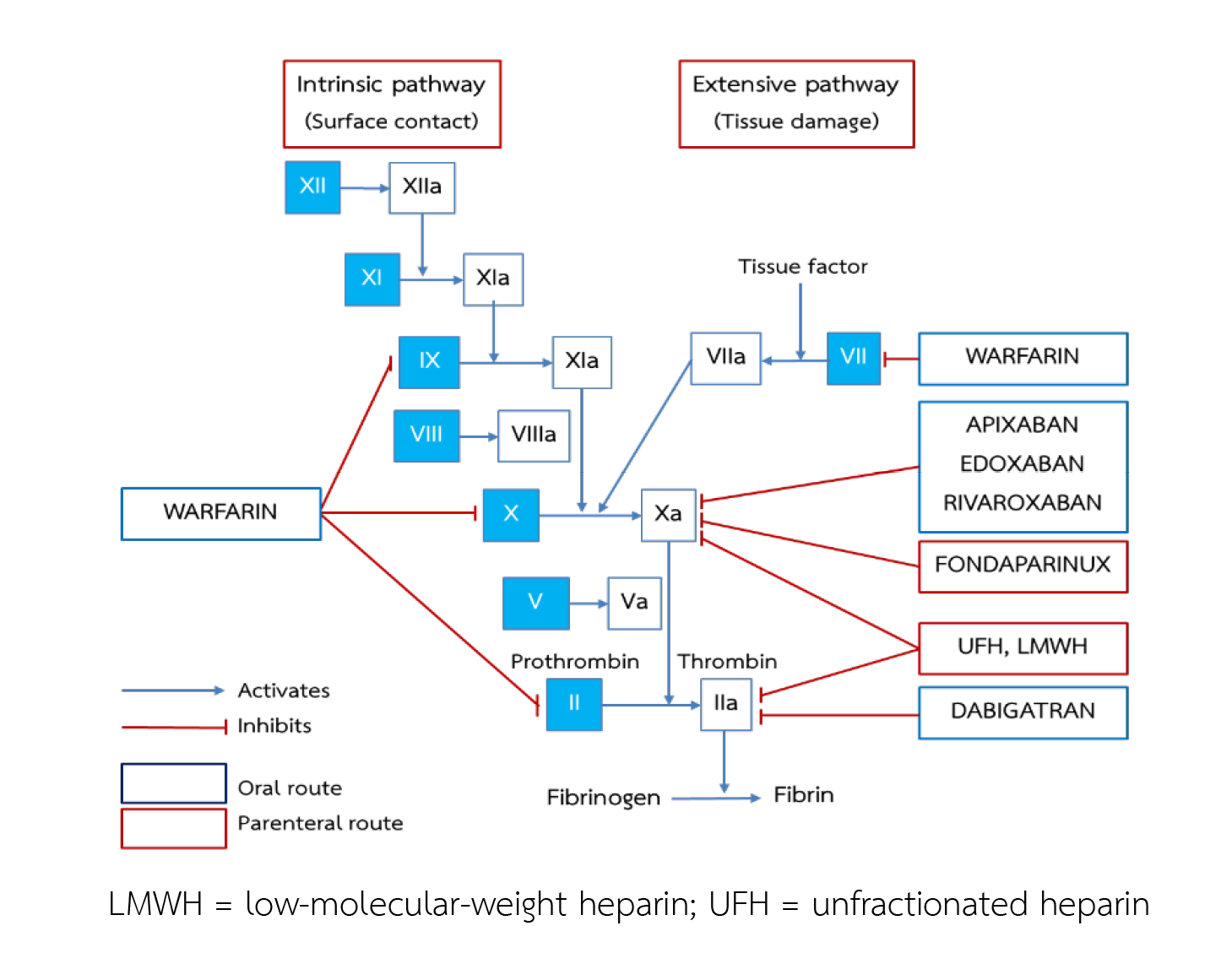
โรคลิ่มเลือดอุดตันในหลอดเลือดดำ ซึ่งประกอบไปด้วยลิ่มเลือดอุดตันในเส้นเลือดดำชั้นลึก และหลอดเลือดดำในปอด เป็นภาวะแทรกซ้อนที่พบบ่อยในผู้ป่วยโรคมะเร็ง (cancer-associated venous thromboembolism; CAT) โดย CAT พบการเสียชีวิตประมาณร้อยละ 9 การรักษามาตรฐานคือ การให้ยาต้านการแข็งตัวของเลือด ยาที่มีบทบาทมากขึ้นในปัจจุบัน คือ ยาชนิดรับประทานที่ออกฤทธิ์ยับยั้งปัจจัยการแข็งตัวของเลือดโดยตรง (direct oral anticoagulants; DOACs) ได้แก่ apixaban, edoxaban และ rivaroxaban ซึ่งเป็นยาชนิดรับประทาน ช่วยเพิ่มความสะดวกในการใช้ยา ไม่ต้องติดตามค่าการแข็งตัวของเลือด และเป็นยาที่มีประสิทธิภาพและความปลอดภัยไม่แตกต่างกับยาเฮพารินที่มีน้ำหนักโมเลกุลต่ำ อย่างไรก็ตามยามีข้อพึงระวัง เนื่องจากอาจเกิดอันตรกิริยากับยาต้านมะเร็งหลายชนิด อีกทั้งควรหลีกเลี่ยงการใช้ DOACs ในผู้ป่วยมะเร็งระบบทางเดินอาหาร เนื่องจากเพิ่มความเสี่ยงต่อการเกิดภาวะเลือดออกผิดปกติชนิดรุนแรงได้
เอกสารอ้างอิง
Ritchie H, Roser M. Causes of death [Internet]. n.p.: OurWorldInData.org; 2019 [cited 2022 Sep 12]. Available from: https://ourworldindata.org/causes-of-death
The International Agency for Research on Cancer (IARC). Cancer Today, Population fact sheets, Thailand [Internet]. Lyon, France: The International Agency for Research on Cancer (IARC), World Health Organisation (WHO); 2020 [cited 2022 Sep 12]. Available from: https://gco.iarc.fr/today/fact-sheets-populations
Khorana AA, Francis CW, Culakova E, Kuderer NM, Lyman GH. Thromboembolism is a leading cause of death in cancer patients receiving outpatient chemotherapy. J Thromb Haemost. 2007;5(3):632-4. doi: 10.1111/j.1538-7836.2007.02374.x.
สมาคมโลหิตวิทยาแห่งประเทศไทย. แนวทางเวชปฏิบัติสำหรับการวินิจฉัยและรักษาโรคหลอดเลือดอุดตันในผู้ป่วยโรคมะเร็ง. ใน: พลภัทร โรจน์นครินทร์, ธีระ ฤชุตระกูล, ดารินทร์ ซอโสตถิกุล, รุ่งโรจณ์ เนตรศิรินิลกุล (บรรณาธิการ). แนวทางการวินิจฉัยและรักษาโรคเลือดออกง่ายและหลอดเลือดอุดตัน 2566. พิมพ์ครั้งที่ 1. กรุงเทพฯ: ปริ้นท์แอนด์มอร์; 2566. หน้า 215-8.
Gervaso L, Dave H, Khorana AA. Venous and arterial thromboembolism in patients with cancer: JACC: cardio-oncology state-of-the-art review. JACC CardioOncol. 2021;3(2):173-90. doi: 10.1016/j.jaccao.2021.03.001.
National Comprehensive Cancer Network (NCCN). NCCN guideline: cancer-associated venous thromboembolic disease. Version 1.2023 [internet]. Plymouth Meeting (PA): NCCN; 2023 [cited 2023 Nov 20]. Available from: https://www.nccn.org/professionals/physician_gls/pdf/vte.pdf [Subscription required to view]
Prandoni P, Lensing AW, Piccioli A, Bernardi E, Simioni P, Girolami B, et al. Recurrent venous thromboembolism and bleeding complications during anticoagulant treatment in patients with cancer and venous thrombosis. Blood. 2002;100(10):3484-8. doi: 10.1182/blood-2002-01-0108.
ณิชานันท์ ธนปฐมสินชัย, อรุณี เดชาพันธุ์กุล, จิรวดี สถิตย์เรืองศักดิ์. ภาวะลิ่มเลือดอุดตันในผู้ป่วยมะเร็ง. สงขลานครินทร์เวชสาร [อินเทอร์เน็ต]. 2557 [สืบค้นเมื่อ 20 พ.ย. 2566];32(3):185-93. สืบค้นจาก: https://medinfo.psu.ac.th/smj2/32_3_2014/8_nichanan(56006).pdf
Mosarla RC, Vaduganathan M, Qamar A, Moslehi J, Piazza G, Giugliano RP. Anticoagulation strategies in patients with cancer: JACC review topic of the week. J Am Coll Cardiol. 2019;73(11):1336-49. doi: 10.1016/j.jacc.2019.01.017.
Lyman GH, Bohlke K, Khorana AA, Kuderer NM, Lee AY, Arcelus JI, et al. Venous thromboembolism prophylaxis and treatment in patients with cancer: American Society of Clinical Oncology clinical practice guideline update 2014. J Clin Oncol. 2015;33(6):654-6. doi: 10.1200/JCO.2014.59.7351.
Kearon C, Akl EA, Ornelas J, Blaivas A, Jimenez D, Bounameaux H, et al. Antithrombotic therapy for VTE disease: CHEST guideline and expert panel report. Chest. 2016;149(2):315-52. doi: 10.1016/j.chest.2015.11.026.
Lee AY, Levine MN, Baker RI, Bowden C, Kakkar AK, Prins M, et al. Low-molecular-weight heparin versus a coumarin for the prevention of recurrent venous thromboembolism in patients with cancer. N Engl J Med. 2003;349(2):146-53. doi: 10.1056/NEJMoa025313.
Trujillo-Santos J, Farge-Bancel D, Pedrajas JM, Gómez-Cuervo C, Ballaz A, Braester A, et al. Enoxaparin versus dalteparin or tinzaparin in patients with cancer and venous thromboembolism: The RIETECAT study. Res Pract Thromb Haemost. 2022;6(4):e12736. doi: 10.1002/rth2.12736.
Mahé I, Chidiac J, Helfer H, Noble S. Factors influencing adherence to clinical guidelines in the management of cancer-associated thrombosis. J Thromb Haemost. 2016;14(11):2107-13. doi: 10.1111/jth.13483.
Raskob GE, van Es N, Verhamme P, Carrier M, Di Nisio M, Garcia D, et al. Edoxaban for the treatment of cancer-associated venous thromboembolism. N Engl J Med. 2018;378(7):615-24. doi: 10.1056/NEJMoa1711948.
Young AM, Marshall A, Thirlwall J, Chapman O, Lokare A, Hill C, et al. Comparison of an oral factor Xa inhibitor with low molecular weight heparin in patients with cancer with venous thromboembolism: results of a randomized trial (SELECT-D). J Clin Oncol. 2018;36(20):2017-23. doi: 10.1200/JCO.2018.78.8034.
Agnelli G, Becattini C, Meyer G, Muñoz A, Huisman MV, Connors JM, et al. Apixaban for the treatment of venous thromboembolism associated with cancer. N Engl J Med. 2020;382(17):1599-607. doi: 10.1056/NEJMoa1915103.
Mulder FI, Bosch FTM, Young AM, Marshall A, McBane RD, Zemla TJ, et al. Direct oral anticoagulants for cancer-associated venous thromboembolism: a systematic review and meta-analysis. Blood. 2020;136(12):1433-41. doi: 10.1182/blood.2020005819.
Schaefer JK, Elshoury A, Nachar VR, Streiff MB, Lim MY. How to choose an appropriate anticoagulant for cancer-associated thrombosis. J Natl Compr Canc Netw. 2021;19(10):1203-10. doi: 10.6004/jnccn.2021.7085.
สมาคมโลหิตวิทยาแห่งประเทศไทย. แนวทางเวชปฏิบัติสําหรับการดูแลรักษาภาวะเลือดออกในผู้ป่วยที่รับประทานยาต้านการแข็งตัวของเลือดชนิดรับประทานที่ออกฤทธิ์ยับยั้งปัจจัยการแข็งตัวของเลือดโดยตรง. ใน: พลภัทร โรจน์นครินทร์, ธีระ ฤชุตระกูล, ดารินทร์ ซอโสตถิกุล, รุ่งโรจณ์ เนตรศิรินิลกุล (บรรณาธิการ). แนวทางการวินิจฉัยและรักษาโรคเลือดออกง่ายและหลอดเลือดอุดตัน 2566. พิมพ์ครั้งที่ 1. กรุงเทพฯ: ปริ้นท์แอนด์มอร์; 2566. หน้า 197-214.
กันต์ศักดิ์ บุญภัทรฐิติ, มัณฑนา วิจิตขะจี, ธีรพล ทิพย์พะยอม, ปัทมวรรณ โกสุมา. ประสิทธิภาพและความปลอดภัยของยาต้านการแข็งตัวของเลือดชนิดรับประทานกลุ่มใหม่ในการรักษาภาวะลิ่มเลือดอุดตันที่หลอดเลือดดำ. วารสารเภสัชกรรมโรงพยาบาล [อินเทอร์เน็ต]. 2564 [สืบค้นเมื่อ 20 พ.ย. 2566];31(2):196-207. สืบค้นจาก: https://he02.tci-thaijo.org/index.php/TJHP/article/view/251032
สมาคมแพทย์โรคหัวใจแห่งประเทศไทยในพระบรมราชูปถัมภ์. แนวทางการรักษาผู้ป่วยด้วยยาต้านการแข็งตัวของเลือดชนิดรับประทาน พ.ศ. 2553 [อินเทอร์เน็ต]. กรุงเทพมหานคร: สมาคมแพทย์โรคหัวใจแห่งประเทศไทยในพระบรมราชูปถัมภ์; 2553 [สืบค้นเมื่อ 20 พ.ย. 2566]. สืบค้นจาก: http://www.thaiheart.org/images/column_1292154183/warfarin_Guideline%281%29.pdf
Pangilinan JM, Pangilinan PH Jr, Worden FP. Use of warfarin in the patient with cancer. J Support Oncol. 2007;5(3):131-6. PMID: 17410812.
Sebuhyan M, Crichi B, Abdallah NA, Bonnet C, Deville L, Marjanovic Z, et al. Drug-drug interaction (DDI) with direct oral anticoagulant (DOAC) in patients with cancer. J Med Vasc. 2020;45(6S):6S31-8. doi: 10.1016/S2542-4513(20)30517-4.
Nancy LS, Erika LH. Thrombosis. In: Caroline SZ, Micheal GC, editors. Applied therapeutics: the clinical use of drugs. 11th ed. Philadelphia: Wolters Kluwer; 2018. p. 174-206.
Steffel J, Collins R, Antz M, Cornu P, Desteghe L, Haeusler KG, et al. 2021 European Heart Rhythm Association practical guide on the use of non-vitamin K antagonist oral anticoagulants in patients with atrial fibrillation. Europace. 2021;23(10):1612-76. doi: 10.1093/europace/euab065.
ประกาศคณะกรรมการพัฒนาระบบยาแห่งชาติ เรื่อง บัญชียาหลักแห่งชาติ พ.ศ. 2565 ลงวันที่ 16 มิถุนายน พ.ศ. 2565 [สืบค้นเมื่อ 17 มี.ค. 2566]. ราชกิจจานุเบกษา เล่ม 139 ตอนพิเศษ 182 ง (ลงวันที่ 5 สิงหาคม 2565). สืบค้นจาก: https://ndi.fda.moph.go.th/uploads/file_news/20220808893215585.PDF
Moik F, Posch F, Zielinski C, Pabinger I, Ay C. Direct oral anticoagulants compared to low-molecular-weight heparin for the treatment of cancer-associated thrombosis: updated systematic review and meta-analysis of randomized controlled trials. Res Pract Thromb Haemost. 2020;4(4):550-61. doi: 10.1002/rth2.12359.
Schulman S, Kearon C, Kakkar AK, Mismetti P, Schellong S, Eriksson H, et al. Dabigatran versus warfarin in the treatment of acute venous thromboembolism. N Engl J Med. 2009;361(24):2342-52. doi: 10.1056/NEJMoa0906598.
Wumaier K, Li W, Cui J. New oral anticoagulants open new horizons for cancer patients with venous thromboembolism. Drug Des Devel Ther. 2022;16:2497-507. doi: 10.2147/DDDT.S373726.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2023 สมาคมเภสัชกรรมโรงพยาบาล(ประเทศไทย)

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
ข้อความภายในบทความที่ตีพิมพ์ในวารสารเภสัชกรรมโรงพยาบาลทั้งหมด รวมถึงรูปภาพประกอบ ตาราง เป็นลิขสิทธิ์ของสมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย) การนำเนื้อหา ข้อความหรือข้อคิดเห็น รูปภาพ ตาราง ของบทความไปจัดพิมพ์เผยแพร่ในรูปแบบต่าง ๆ เพื่อใช้ประโยชน์ในเชิงพาณิชย์ ต้องได้รับอนุญาตจากกองบรรณาธิการวารสาร (สมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย)) อย่างเป็นลายลักษณ์อักษร
สมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย) อนุญาตให้สามารถนำไฟล์บทความไปใช้ประโยชน์และเผยแพร่ต่อได้ โดยอยู่ภายใต้เงื่อนไขสัญญาอนุญาตครีเอทีฟคอมมอน (Creative Commons License: CC) โดย ต้องแสดงที่มาจากวารสาร – ไม่ใช้เพื่อการค้า – ห้ามแก้ไขดัดแปลง, Attribution-NonCommercial-NoDerivatives 4.0 International (CC BY-NC-ND 4.0)
ข้อความที่ปรากฏในบทความในวารสารเป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับสมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย) และบุคลากรในสมาคมฯ แต่อย่างใด ความรับผิดชอบองค์ประกอบทั้งหมดของบทความแต่ละเรื่องเป็นของผู้เขียนแต่ละท่าน หากมีความผิดพลาดใด ๆ ผู้เขียนแต่ละท่านจะรับผิดชอบบทความของตนเอง ตลอดจนความรับผิดชอบด้านเนื้อหาและการตรวจร่างบทความเป็นของผู้เขียน ไม่เกี่ยวข้องกับกองบรรณาธิการ


.png)

