อุบัติการณ์และปัจจัยที่สัมพันธ์กับภาวะไขมันในเลือดผิดปกติในผู้ป่วยเบาหวานชนิดที่ 2 รายใหม่: การศึกษาติดตาม 4 ปี
คำสำคัญ:
เบาหวานชนิดที่ 2, ภาวะไขมันในเลือดผิดปกติ, การศึกษาระยะยาวบทคัดย่อ
ความเป็นมา: ผู้ป่วยเบาหวานชนิดที่ 2 มักมีภาวะไขมันในเลือดสูง ซึ่งอาจนำไปสู่ภาวะแทรกซ้อนตามมาและส่งผลต่อคุณภาพชีวิต
วัตถุประสงค์: เพื่อหาอุบัติการณ์และศึกษาปัจจัยที่สัมพันธ์กับการเกิดภาวะไขมันในเลือดผิดปกติในผู้ป่วยเบาหวานชนิดที่ 2 รายใหม่
วิธีวิจัย: การวิจัยโคฮอร์ทแบบย้อนหลังนี้ใช้ข้อมูลจากฐานข้อมูล 43 แฟ้ม ครอบคลุมเขตสุขภาพที่ 10 คัดเลือกผู้ป่วยเบาหวานชนิดที่ 2 รายใหม่ระหว่างปี พ.ศ. 2558-2560 ด้วยรหัส ICD10 E11X ติดตามผู้ป่วยเป็นระยะเวลา 4 ปี เพื่อหาอุบัติการณ์ภาวะไขมันในเลือดผิดปกติด้วยรหัส ICD10 E78X วิเคราะห์ปัจจัยที่สัมพันธ์กับการเกิดภาวะไขมันในเลือดผิดปกติด้วย parametric survival model พร้อมรายงานค่า time ratio (TR)
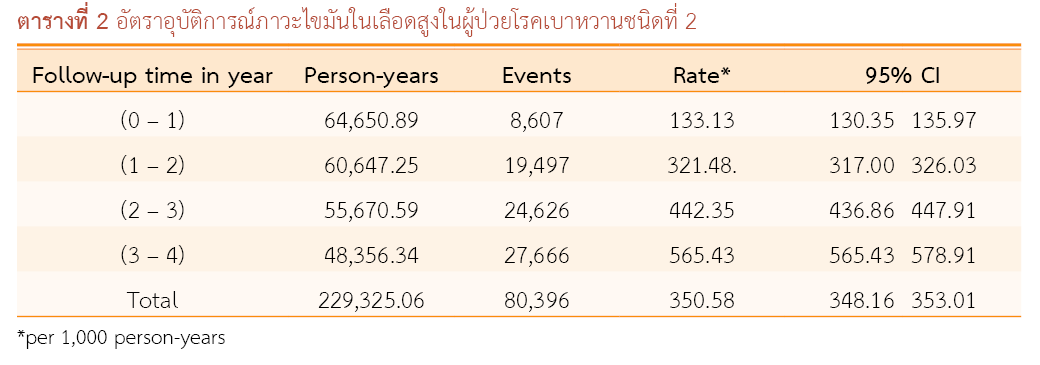
ผลการวิจัย: ผู้ป่วยเบาหวานชนิดที่ 2 รายใหม่ที่ผ่านเกณฑ์การคัดเข้าจำนวน 80,001 คน เป็นเพศหญิง 49,528 คน (ร้อยละ 61.91) มีอายุเฉลี่ย ± ส่วนเบี่ยงเบนมาตรฐาน 57.37 ± 12.31 ปี พบอัตราอุบัติการณ์ภาวะไขมันในเลือดผิดปกติครั้งแรก 350.58 คน ต่อ 1,000 คน-ปี โดยพบปัจจัยที่มีความสัมพันธ์กับภาวะไขมันในเลือดผิดปกติเร็วขึ้นอย่างมีนัยสำคัญทางสถิติ คือ อายุที่ได้รับการวินิจฉัยว่าเป็นโรคเบาหวานชนิดที่ 2 (TR = 0.918, p-value<0.001) เพศชาย (TR = 0.965, p-value<0.001) โรคความดันโลหิตสูง (TR = 0.976, p-value=0.007) ในขณะที่อายุปัจจุบัน (TR = 1.092, p-value<0.001) และประวัติการเป็นโรคความดันโลหิตสูง (TR = 1.048, p-value=0.002) มีความสัมพันธ์กับภาวะไขมันในเลือดผิดปกติที่ช้าลง
สรุปผล: ในผู้ป่วยโรคเบาหวานชนิดที่ 2 อายุที่มากขึ้น ณ วันที่วินิจฉัย เพศชาย โรคความดันโลหิตสูง สัมพันธ์กับการเกิดภาวะไขมันในเลือดผิดปกติที่เร็วขึ้น ในขณะที่อายุปัจจุบันและประวัติโรคความดันโลหิตสูงสัมพันธ์กับการเกิดภาวะไขมันในเลือดผิดปกติที่ช้าลง แสดงถึงความจำเป็นในการตรวจคัดกรองและจัดการภาวะไขมันผิดปกติอย่างเหมาะสมในผู้ป่วยกลุ่มนี้
เอกสารอ้างอิง
International Diabetes Federation. Diabetes around the world in 2024 [Internet]. Brussels: The International Diabetes Federation (IDF); 2025 [cited 2025 Sep 3]. Available from: https://idf.org/about-diabetes/diabetes-facts-figures/
ระบบคลังข้อมูลด้านการแพทย์และสุขภาพ (HDC). อัตราป่วยรายใหม่ของโรคเบาหวานต่อแสนประชากรในปีงบประมาณ [อินเทอร์เน็ต]. นนทบุรี: ศูนย์เทคโนโลยีสารสนเทศและการสื่อสาร สำนักงานปลัดกระทรวงสาธารณสุข; 2568 [สืบค้นเมื่อ 23 ธ.ค. 2568]. สืบค้นจาก: https://hdc.moph.go.th/center/public/standard-report-detail/eeeab22e386d32e7f5f5ecefebce0001
อรทัย เขียวเจริญ, ชัชชน ประเสริฐวรกุล, ธันวา ขัติยศ, เฌอมาณัฎฐ์ ศรีวงค์ชัย, ทยาภา ศรีศิริอนันต์, พงษ์ลัดดา หล่ำพู่, และคณะ. ต้นทุนบริการผู้ป่วยนอกรายโรคจากข้อมูลผู้ป่วยรายบุคคลจากการศึกษาต้นทุนรายโรคระยะที่ 1. สรรพสาร สมสส. 2566;1(7):100-12. doi: 10.14456/hispa.2023.7..
Li Y, Zhao L, Yu D, Ding G. The prevalence and risk factors of dyslipidemia in different diabetic progression stages among middle-aged and elderly populations in China. PLoS One. 2018;13(10):e0205709. doi: 10.1371/journal.pone.0205709.
Li J, Nie Z, Ge Z, Shi L, Gao B, Yang Y. Prevalence of dyslipidemia, treatment rate and its control among patients with type 2 diabetes mellitus in Northwest China: a cross-sectional study. Lipids Health Dis. 2022;21(1):77. doi: 10.1186/s12944-022-01691-1.
กุลธิดา สุทธิโชติ, นรีวรรณ เขียวอิ่ม, นิธิกุล เต็มเอี่ยม. ความสัมพันธ์ของระยะการป่วยเป็นเบาหวานและการควบคุมระดับน้ำตาลต่อการเกิดภาวะจอตาผิดปกติจากเบาหวานในผู้ป่วยเบาหวานชนิดที่ 2 โรงพยาบาลศรีสะเกษ. วารสารระบบบริการปฐมภูมิและเวชศาสตร์ครอบครัว [อินเทอร์เน็ต]. 2566 [สืบค้นเมื่อ 27 ก.ย. 2568];6(1):74-86. สืบค้นจาก: https://so03.tci-thaijo.org/index.php/PCFM/article/view/259590
Euswas N, Phonnopparat N, Morasert K, Thakhampaeng P, Kaewsanit A, Mungthin M, et al. National trends in the prevalence of diabetic retinopathy among Thai patients with type 2 diabetes and its associated factors from 2014 to 2018. PLoS One. 2021;16(1):e0245801. doi: 10.1371/journal.pone.0245801.
Li Z, Yuan Y, Qi Q, Wang Q, Feng L. Relationship between dyslipidemia and diabetic retinopathy in patients with type 2 diabetes mellitus: a systematic review and meta-analysis. Syst Rev. 2023;12(1):148. doi: 10.1186/s13643-023-02321-2.
Zayed MG, Karsan W, Peto T, Saravanan P, Virgili G, Preiss D. Diabetic retinopathy and quality of Life: a systematic review and meta-analysis. JAMA Ophthalmol. 2024;142(3):199-207. doi: 10.1001/jamaophthalmol.2023.6435.
Narindrarangkura P, Bosl W, Rangsin R, Hatthachote P. Prevalence of dyslipidemia associated with complications in diabetic patients: a nationwide study in Thailand. Lipids Health Dis. 2019;18(1):90. doi: 10.1186/s12944-019-1034-3.
Li Q, Jiang Y, Song A, Li Y, Xu X, Xu R. The association between chronological age and dyslipidemia: a cross-sectional study in Chinese aged population. Clin Interv Aging. 2023;18:667-75. doi: 10.2147/cia.S406237.
Hu ZH, Connett JE, Yuan JM, Anderson KE. Role of survivor bias in pancreatic cancer case-control studies. Ann Epidemiol. 2016;26(1):50-6. doi: 10.1016/j.annepidem.2015.11.001.
MacKinnon DP, Krull JL, Lockwood CM. Equivalence of the mediation, confounding and suppression effect. Prev Sci. 2000;1(4):173-81. doi: 10.1023/a:1026595011371.
Mehta RK, Koirala P, Mallick RL, Parajuli S, Jha R. Dyslipidemia in patients with type 2 diabetes mellitus in a tertiary care centre: a descriptive cross-sectional study. J Nepal Med Assoc. 2021;59(236):305-9. doi: 10.31729/jnma.6278.
Bello-Ovosi BO, Ovosi JO, Ogunsina MA, Asuke S, Ibrahim MS. Prevalence and pattern of dyslipidemia in patients with type 2 diabetes mellitus in Zaria, Northwestern Nigeria. Pan Afr Med J. 2019;34:123. doi: 10.11604/pamj.2019.34.123.18717.
Pedersen AB, Mikkelsen EM, Cronin-Fenton D, Kristensen NR, Pham TM, Pedersen L, et al. Missing data and multiple imputation in clinical epidemiological research. Clin Epidemiol. 2017;9:157-66. doi: 10.2147/CLEP.S129785.
Rosoff DB, Davey Smith G, Mehta N, Clarke TK, Lohoff FW. Evaluating the relationship between alcohol consumption, tobacco use, and cardiovascular disease: a multivariable Mendelian randomization study. PLoS Med. 2020;17(12):e1003410. doi: 10.1371/journal.pmed.1003410.
Santos MR, Pereira A, Sousa JA, Mendonca F, Monteiro JP, Temtem M, et al. High density lipoprotein cholesterol and alcohol consumption: are they related? Eur Heart J Acute Cardiovasc Care. 2021;10(Suppl 1):zuab020.216. doi: 10.1093/ehjacc/zuab020.216.
Suzuki T, Fukui S, Shinozaki T, Asano T, Yoshida T, Aoki J, et al. Lipid profiles after changes in alcohol consumption among adults undergoing annual checkups. JAMA Netw Open. 2025;8(3):e250583. doi: 10.1001/jamanetworkopen.2025.0583.
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2026 สมาคมเภสัชกรรมโรงพยาบาล(ประเทศไทย)

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
ข้อความภายในบทความที่ตีพิมพ์ในวารสารเภสัชกรรมโรงพยาบาลทั้งหมด รวมถึงรูปภาพประกอบ ตาราง เป็นลิขสิทธิ์ของสมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย) การนำเนื้อหา ข้อความหรือข้อคิดเห็น รูปภาพ ตาราง ของบทความไปจัดพิมพ์เผยแพร่ในรูปแบบต่าง ๆ เพื่อใช้ประโยชน์ในเชิงพาณิชย์ ต้องได้รับอนุญาตจากกองบรรณาธิการวารสาร (สมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย)) อย่างเป็นลายลักษณ์อักษร
สมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย) อนุญาตให้สามารถนำไฟล์บทความไปใช้ประโยชน์และเผยแพร่ต่อได้ โดยอยู่ภายใต้เงื่อนไขสัญญาอนุญาตครีเอทีฟคอมมอน (Creative Commons License: CC) โดย ต้องแสดงที่มาจากวารสาร – ไม่ใช้เพื่อการค้า – ห้ามแก้ไขดัดแปลง, Attribution-NonCommercial-NoDerivatives 4.0 International (CC BY-NC-ND 4.0)
ข้อความที่ปรากฏในบทความในวารสารเป็นความคิดเห็นส่วนตัวของผู้เขียนแต่ละท่านไม่เกี่ยวข้องกับสมาคมเภสัชกรรมโรงพยาบาล (ประเทศไทย) และบุคลากรในสมาคมฯ แต่อย่างใด ความรับผิดชอบองค์ประกอบทั้งหมดของบทความแต่ละเรื่องเป็นของผู้เขียนแต่ละท่าน หากมีความผิดพลาดใด ๆ ผู้เขียนแต่ละท่านจะรับผิดชอบบทความของตนเอง ตลอดจนความรับผิดชอบด้านเนื้อหาและการตรวจร่างบทความเป็นของผู้เขียน ไม่เกี่ยวข้องกับกองบรรณาธิการ


.png)

