ประสิทธิผลของรูปแบบบริการตรวจวินิจฉัยก่อนคลอดในหญิงตั้งครรภ์เสี่ยงธาลัสซีเมีย จังหวัดนครราชสีมา
คำสำคัญ:
prenatal diagnosis service model, thalassemia, pregnant women at riskบทคัดย่อ
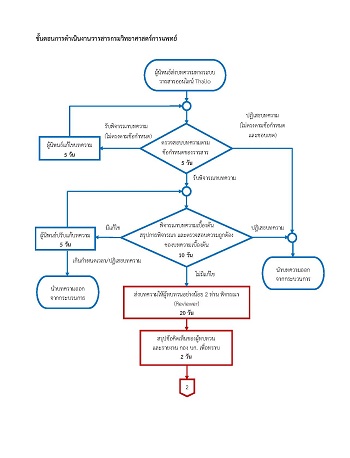
การวิจัยกึ่งทดลองนี้ได้จัดทำขึ้นเพื่อประเมินประสิทธิผลของรูปแบบบริการตรวจวินิจฉัยก่อนคลอดในหญิงตั้งครรภ์เสี่ยงต่อการให้กำเนิดบุตรเป็นโรคธาลัสซีเมียชนิดรุนแรงในจังหวัดนครราชสีมา ซึ่งรูปแบบบริการตรวจวินิจฉัยก่อนคลอด ได้มีการพัฒนาและถูกนำไปใช้ในโรงพยาบาลของรัฐทุกแห่งในจังหวัดนครราชสีมา ตั้งแต่เดือนตุลาคม 2556 ถึงเดือนกันยายน 2560 ประกอบด้วยการจัดตั้งศูนย์ห้องปฏิบัติการธาลัสซีเมียที่ให้บริการแบบเบ็ดเสร็จ ณ จุดเดียว การมีผู้รับผิดชอบงานที่ประกอบด้วยทีมสหสาขาวิชาชีพ การพัฒนาสมรรถนะบุคลากรสาธารณสุข การจัดทำคู่มือปฏิบัติงานธาลัสซีเมีย การจัดทำระบบการส่งต่อแบบไร้รอยต่อ และการติดตามงานอย่างต่อเนื่อง ทำการประเมินโดยเปรียบเทียบข้อมูลก่อนและหลังการศึกษา คือเดือนตุลาคม 2555 ถึงเดือนกันยายน 2556 และเดือนตุลาคม 2556 ถึงเดือนกันยายน 2560 ผลการศึกษาพบว่าการดำเนินการภายใต้รูปแบบบริการที่พัฒนานั้น สัดส่วนการเข้ารับการตรวจวินิจฉัยก่อนคลอดของหญิงตั้งครรภ์เสี่ยงหลังการศึกษาเพิ่มขึ้นอย่างมีนัยสำคัญทางสถิติในปีที่ 4 ของการศึกษา จากร้อยละ 60.5 (26/43) เป็นร้อยละ 78.9 (56/71) (Z-test; p-value = 0.03) แสดงให้เห็นว่ารูปแบบบริการตรวจวินิจฉัยก่อนคลอดที่พัฒนาขึ้น ทำให้หญิงตั้งครรภ์เสี่ยงสมัครใจเข้ารับการตรวจวินิจฉัยก่อนคลอด อย่างไรก็ตาม ปัญหาหญิงตั้งครรภ์เสี่ยงมาฝากครรภ์ช้า และการตัดสินใจยุติการตั้งครรภ์เป็นสิ่งสำคัญที่ผู้บริหารของโรงพยาบาลทุกระดับควรพิจารณาแนวทางดำเนินการต่อไป
เอกสารอ้างอิง
Modell B, Darlison M. Global epidemiology of haemoglobin disorders and derived service indicators. Bull World Health Organ 2008; 86(6): 480-7
Fucharoen S, Winichagoon P. Thalassemia in Southeast Asian: problems and strategy for prevention and control. Southeast Asian J Trop Med Public Health 1992; 23(4): 647-55.
วิชัย เทียนถาวร, จินตนา พัฒนาพงศ์ธร, สมยศ เจริญศักดิ์, รัตน์ติกา แซ่ตั้ง, พิมพ์ลักษณ์ เจริญขวัญ, ต่อพงศ์ สงวนเสริมศรี. ความชุกของพาหะธาลัสซีเมียในประเทศไทย. วารสารโลหิตวิทยาและเวชศาสตร์บริการโลหิต 2549; 16(4): 307-12.
เอกสารประกอบการประชุมสัมมนาวิชาการธาลัสซีเมียแห่งชาติ ครั้งที่ 13 ประจำปี 2550 และแผนงานธาลัสซีเมียแห่งชาติ พ.ศ. 2550-2554. วันที่ 4-5 ตุลาคม 2550. นนทบุรี : กรมอนามัย กระทรวงสาธารณสุข; 2550.
ยุพิน โจ้แปง, สุภาวดี เมินกระโทก, รวิวรรณ พวงพฤกษ์. ประสิทธิภาพการตรวจคัดกรองธาลัสซีเมียและฮีโมโกลบิน อี ของหญิงตั้งครรภ์ไตรมาสแรกในโรงพยาบาลส่งเสริมสุขภาพ ศูนย์อนามัยที่ 5 นครราชสีมา. วารสารเทคนิคการแพทย์ 2547; 32(1): 585-93.
ยุพิน โจ้แปง, สุเทพ เพชรมาก, วรรธนันท์ อ่อนสำโรง, นพวรรณ หมื่นน้อย, รวิวรรณ พวงพฤกษ์, ปริพัส เนตรนี, และคณะ. ประสิทธิผลโครงการป้องกันและควบคุมโรคธาลัสซีเมีย จังหวัดนครราชสีมา. นครราชสีมา : ศูนย์อนามัยที่ 5 นครราชสีมา กรมอนามัย กระทรวงสาธารณสุข; 2547.
Fleisher M, Schwartz MK. Strategies of organization and service for the critical-care laboratory. Clin Chem 1990; 36(8B): 1557-61.
Goswami B, Singh B, Chawla R, Gupta VK, Mallika V. Turn around time (TAT) as a benchmark of laboratory performance. Indian J Clin Biochem 2010; 25(4): 376-9.
Storrow AB, Zhou C, Gaddis G, Han JH, Miller K, Klubert D, et al. Decreasing lab turnaround time improves emergency department throughput and decreases emergency medical services diversion: a simulation model. Acad Emerg Med 2008; 15(11): 1130-5.
Babiker A, El Husseini M, Al Nemri A, Al Frayh A, Al Juryyan N, Faki MO, et al. Health care professional development: working as a team to improve patient care. Sudan J Paediatr 2014; 14(2): 9-16.
Heaman MI, Sword W, Elliott L, Moffatt M, Helewa ME, Morris H, et al. Barriers and facilitators related to use of prenatal care by inner-city women: perceptions of health care providers. BMC Pregnancy Childbirth 2015; 15: 2. (13 p).
Jopang Y, Petchmark S, Jetsrisuparb A, Sanchaisuriya K, Sanchaisuriya P, Schelp FP. Community participation for thalassemia prevention initiated by village health volunteers in northeastern Thailand. Asia Pac J Public Health 2015; 27(2): NP2144-56.
Mehrotra A, Forrest CB, Lin CY. Dropping the baton: specialty referrals in the United States. Milbank Q 2011; 89(1): 39-68.
กนกวรรณ ใจพิงค์. ปัจจัยที่สัมพันธ์ต่อการฝากครรภ์ล่าช้าในหญิงตั้งครรภ์ที่มารับบริการ ณ โรงพยาบาลลำพูน [วิทยานิพนธ์] บัณฑิตวิทยาลัย. เชียงใหม่ : มหาวิทยาลัยเชียงใหม่; 2554.
Iino Y, Sillabutra J, Chompikul J. Factors related to the perception of pregnant women regarding antenatal care in Nakhonpathom province, Thailand. J Pub Health Dev 2011; 9(2): 105-16.
Warakamin S, Boonthai N, Tangcharoensathien V. Induced abortion in Thailand: current situation in public hospitals and legal perspectives. Reprod Health Matters 2004; 12(24 Suppl): 147-56.
Lawson KL, Pierson RA. Maternal decisions regarding prenatal diagnosis: rational choices or sensible decisions?. J Obstet Gynaecol Can 2007; 29(3): 240-6.
Daniels P, Noe GF, Mayberry R. Barriers to prenatal care among black women of low socioeconomic status. Am J Health Behav 2006; 30(2): 188-98.
จิตสุดา บัวขาว, บรรณาธิการ. แนวทางการดูแลรักษาผู้ป่วยธาลัสซีเมียในเวชปฏิบัติทั่วไป. กรุงเทพฯ : กรมการแพทย์ กระทรวงสาธารณสุข; 2560.