Effectiveness of A Prenatal Diagnosis Service Model for Pregnant Women at Risk of Thalassemia in Nakhon Ratchasima province
Keywords:
prenatal diagnosis service model, thalassemia, pregnant women at riskAbstract
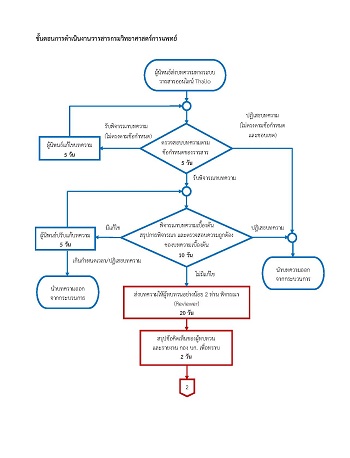
The quasi-experimental study was conducted to assess effectiveness of a prenatal diagnosis (PND) service model for pregnant women who were at risk of having babies with severe thalassemia in Nakhon Ratchasima province. The PND service model was developed and implemented at all governmental hospitals in Nakhon Ratchasima province during October 2013 to September 2017. It was composed of a thalassemia laboratory center with one stop services, multi-disciplinary teams for thalassemia services, capacity building for health personnel, publishing a thalassemia guidebook and a seamless referral system with periodic monitoring. Data were collected at before (October 2012 - September 2013) and after implementation (October 2013 – September 2017). Our results showed that a percentage of pregnant women at risk attending PND service was statistically increased (Z-test; p-value=0.03) from 60.5 (26/43), prior to model implementation, to 78.9 (56/71), at the 4th year of the study. This finding suggested that the developed PND service model is effective to reach and recruit the pregnant women at risk to participate in thalassemia diagnosis. Furthermore, considerations and recommendations are required at an executive level of each hospital in terms of late antenatal care and decision to terminate pregnancy of those at risk.
References
Modell B, Darlison M. Global epidemiology of haemoglobin disorders and derived service indicators. Bull World Health Organ 2008; 86(6): 480-7
Fucharoen S, Winichagoon P. Thalassemia in Southeast Asian: problems and strategy for prevention and control. Southeast Asian J Trop Med Public Health 1992; 23(4): 647-55.
วิชัย เทียนถาวร, จินตนา พัฒนาพงศ์ธร, สมยศ เจริญศักดิ์, รัตน์ติกา แซ่ตั้ง, พิมพ์ลักษณ์ เจริญขวัญ, ต่อพงศ์ สงวนเสริมศรี. ความชุกของพาหะธาลัสซีเมียในประเทศไทย. วารสารโลหิตวิทยาและเวชศาสตร์บริการโลหิต 2549; 16(4): 307-12.
เอกสารประกอบการประชุมสัมมนาวิชาการธาลัสซีเมียแห่งชาติ ครั้งที่ 13 ประจำปี 2550 และแผนงานธาลัสซีเมียแห่งชาติ พ.ศ. 2550-2554. วันที่ 4-5 ตุลาคม 2550. นนทบุรี : กรมอนามัย กระทรวงสาธารณสุข; 2550.
ยุพิน โจ้แปง, สุภาวดี เมินกระโทก, รวิวรรณ พวงพฤกษ์. ประสิทธิภาพการตรวจคัดกรองธาลัสซีเมียและฮีโมโกลบิน อี ของหญิงตั้งครรภ์ไตรมาสแรกในโรงพยาบาลส่งเสริมสุขภาพ ศูนย์อนามัยที่ 5 นครราชสีมา. วารสารเทคนิคการแพทย์ 2547; 32(1): 585-93.
ยุพิน โจ้แปง, สุเทพ เพชรมาก, วรรธนันท์ อ่อนสำโรง, นพวรรณ หมื่นน้อย, รวิวรรณ พวงพฤกษ์, ปริพัส เนตรนี, และคณะ. ประสิทธิผลโครงการป้องกันและควบคุมโรคธาลัสซีเมีย จังหวัดนครราชสีมา. นครราชสีมา : ศูนย์อนามัยที่ 5 นครราชสีมา กรมอนามัย กระทรวงสาธารณสุข; 2547.
Fleisher M, Schwartz MK. Strategies of organization and service for the critical-care laboratory. Clin Chem 1990; 36(8B): 1557-61.
Goswami B, Singh B, Chawla R, Gupta VK, Mallika V. Turn around time (TAT) as a benchmark of laboratory performance. Indian J Clin Biochem 2010; 25(4): 376-9.
Storrow AB, Zhou C, Gaddis G, Han JH, Miller K, Klubert D, et al. Decreasing lab turnaround time improves emergency department throughput and decreases emergency medical services diversion: a simulation model. Acad Emerg Med 2008; 15(11): 1130-5.
Babiker A, El Husseini M, Al Nemri A, Al Frayh A, Al Juryyan N, Faki MO, et al. Health care professional development: working as a team to improve patient care. Sudan J Paediatr 2014; 14(2): 9-16.
Heaman MI, Sword W, Elliott L, Moffatt M, Helewa ME, Morris H, et al. Barriers and facilitators related to use of prenatal care by inner-city women: perceptions of health care providers. BMC Pregnancy Childbirth 2015; 15: 2. (13 p).
Jopang Y, Petchmark S, Jetsrisuparb A, Sanchaisuriya K, Sanchaisuriya P, Schelp FP. Community participation for thalassemia prevention initiated by village health volunteers in northeastern Thailand. Asia Pac J Public Health 2015; 27(2): NP2144-56.
Mehrotra A, Forrest CB, Lin CY. Dropping the baton: specialty referrals in the United States. Milbank Q 2011; 89(1): 39-68.
กนกวรรณ ใจพิงค์. ปัจจัยที่สัมพันธ์ต่อการฝากครรภ์ล่าช้าในหญิงตั้งครรภ์ที่มารับบริการ ณ โรงพยาบาลลำพูน [วิทยานิพนธ์] บัณฑิตวิทยาลัย. เชียงใหม่ : มหาวิทยาลัยเชียงใหม่; 2554.
Iino Y, Sillabutra J, Chompikul J. Factors related to the perception of pregnant women regarding antenatal care in Nakhonpathom province, Thailand. J Pub Health Dev 2011; 9(2): 105-16.
Warakamin S, Boonthai N, Tangcharoensathien V. Induced abortion in Thailand: current situation in public hospitals and legal perspectives. Reprod Health Matters 2004; 12(24 Suppl): 147-56.
Lawson KL, Pierson RA. Maternal decisions regarding prenatal diagnosis: rational choices or sensible decisions?. J Obstet Gynaecol Can 2007; 29(3): 240-6.
Daniels P, Noe GF, Mayberry R. Barriers to prenatal care among black women of low socioeconomic status. Am J Health Behav 2006; 30(2): 188-98.
จิตสุดา บัวขาว, บรรณาธิการ. แนวทางการดูแลรักษาผู้ป่วยธาลัสซีเมียในเวชปฏิบัติทั่วไป. กรุงเทพฯ : กรมการแพทย์ กระทรวงสาธารณสุข; 2560.